Dermatofitosis o tiñas
Dentro de este grupo se incluyen:
Tiña del cuero cabelludo.
Tiña de la cara.
Tiña de la barba.
Tiña de la mano.
Tiña del cuerpo.
Tiña inguinal.
Tiña pedis, del pie o pie de atleta.
Onicomicosis.
Generalidades
Infecciones causadas por dos tipos de hongos, dermatofitos y levaduras, los cuales afectan la queratina de la piel y/o las mucosas.
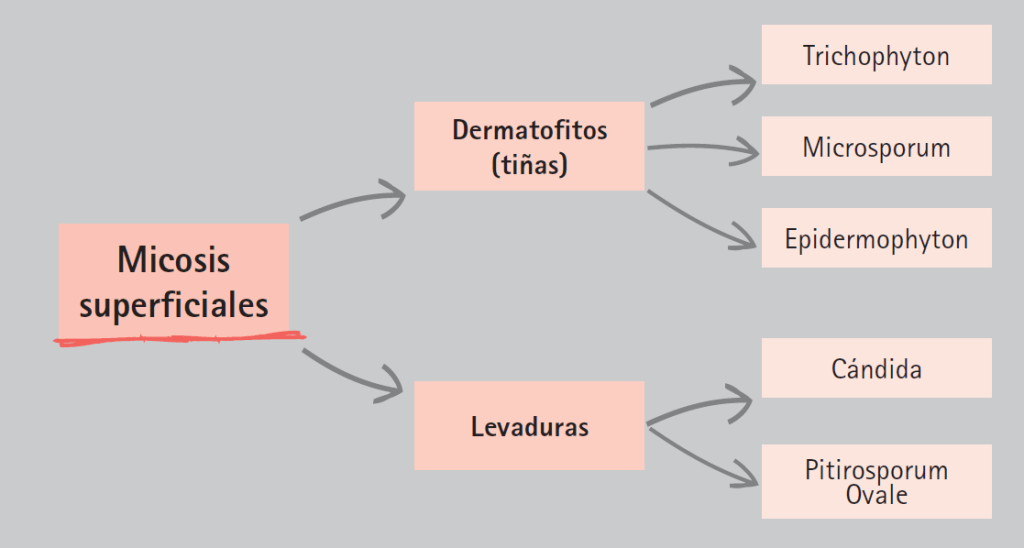
Las tiñas son un grupo de enfermedades de la piel y sus anexos, ocasionados por hongos queratinofìlicos (se nutren de queratina) denominados dermatofitos que pertenecen a tres géneros: Microsporum (afecta piel y pelos), Trichophyton (afecta piel, pelos y uñas) y Epidermophyton (afecta piel y uñas). En la actualidad se consideran 40 las especies de dermatofitos causantes de enfermedad, de las cuales cinco son las más frecuentes: T. rubrum, T. mentagrophytes, T. tonsurans, M. canis, E. floccosum.
Estos hongos pueden ser de acuerdo a su hábitat antropofílicos, zoofílicos y geofílicos. En el caso de los antropofílicos, tienen únicamente al hombre como huésped y reservorio (T. tonsurans, T. rubrum, E. floccosum y T. mentagrophytes variedad interdigitalis). Los zoofílicos, parasitan determinados animales, infectando al hombre por contacto directo o por fomites (M. canis, T verrucosum y T mentagrophytes variedad granular). Las especies geofísicas tienen su hábitat natural en el suelo (M. gypseum), desde donde tienen la capacidad de parasitar al
ser humano.
A su vez las tiñas se clasifican por el área del cuerpo que afectan, su frecuencia de presentación es la siguiente:
-Tiña de la cabeza 4-10% (tiña capitis)
-Tiña del cuerpo (piel lampiña) 15%, de la ingle 4%, de la mano 2%, de los pies 30 45%
-Onicomicosis dermatofíticas 30%
Las levaduras (Cándida y Pitirosporum ovale) causan lesiones características en múltiples regiones de la piel. La Cándida, además, puede colonizar mucosas.
Manifestaciones clínicas
La lesión más frecuente en las micosis es una mácula eritematosa descamativa bastante inespecífica.
La lesión micótica típica se inicia como una pequeña mácula eritematosa que crece rápidamente en forma centrífuga y forma una placa con bordes netos sobreelevados, con microvesículas que se rompen y dejan escamas pequeñas, con ligera descamación periférica y aclaramiento central con forma de anillo (signo de la escarapela). Sin embargo ésta no es la lesión más frecuente.
Las lesiones pueden tener distinta apariencia clínica ya que la misma dependerá de la reacción inflamatoria que genere en cada húesped. Entonces las lesiones pueden variar desde una lesión pequeña y circular, ligeramente eritematosa, hasta lesiones grandes, muy inflamadas y llenas de vesículas. Las lesiones micóticas suelen ser pruriginosas aunque también pueden causar un ligero ardor o ser asintomáticas.
Diagnóstico
Clínico.
De ser necesario un método diagnóstico complementario, el más utilizado, económico y simple es el micológico directo (MD).
Este método consiste en la toma de muestra de escamas que deben recogerse raspando el borde activo de la lesión con un bisturí, ya que dicho borde es el que más probablemente contenga elementos fúngicos viables. Cuando existen lesiones satélites (candidiasis), el raspado se realiza de dichas lesiones por ser las más jóvenes. En las uñas el material se obtiene raspando con un bisturí la superficie de la uña, raspando de abajo los detritus subungueales o bien cortando pedacitos de la uña dañada.
–> El MD tiene una sensibilidad del 88% y una especificidad del 95%. Si el MD es positivo confirma el diagnóstico, si es negativo y hay alta sospecha se deberá hacer y esperar el cultivo
Es importante aclarar que el frecuente uso de cremas de amplio espectro que
contienen antifúngicos, antibióticos y corticoides cambia las características
de las lesiones y complica el diagnóstico. Por este motivo se desaconseja el
uso de estas cremas.
Tratamiento
El tratamiento tópico es el más utilizado para las micosis superficiales. Puede ser en crema o en ungüento (éste permanece más tiempo en la piel y se indica en lesiones secas). También pueden indicarse lociones, champues, polvos, aerosoles y lacas para uñas. Los antifúngicos locales tienen su acción sobre la epidermis, donde se depositan. La concentración en dermis es baja y la absorción sistémica casi nula.
Los antimicóticos tópicos que más se utilizan son los imidazoles y las alilaminas.
Los imidazoles tienen actividad fungistática. Existen varios imidazoles: clotrimazol, miconazol, econazol, ketoconazol, oxiconazol y sulconazol. Todos son igualmente efectivos. El ketoconazol, oxiconazol y el sulconazol permanecen más tiempo en los tejidos y pueden usarse una vez por día. El clotrimazol, el miconazol y el econazol deben usarse dos veces por día.
Las alilaminas actúan de manera similar a los imidazoles, pero tienen un efecto antiinflamatorio, que determina una mejoría más rápida de los síntomas. Persisten mucho tiempo en la piel por lo que se pueden aplicar una vez por día. No está demostrado que sean más eficaces que los imidazoles. La droga más utilizada de este grupo es la terbinafina.
La nistatina aumenta la permeabilidad de la membrana celular de la levadura. Se usa exclusivamente para las infecciones por Cándida.
La duración del tratamiento varía según el tipo y extensión de la lesión. Suele ser de dos a seis semanas. Se recomienda suspender el tratamiento dos semanas después de la desaparición de las lesiones.
Un comentario en “Micosis superficiales”