Intubación orotraqueal
Vídeo Intubación orotraqueal (SATI)

Los cuatro NO de la intubación orotraqueal (IOT):
1) No quebrar la muñeca
2) No quitar la vista de las cuerdas vocales
3) No intentar intubar si no veo las cuerdas vocales
4) No soltar el tubo luego de intubar
–> El médico que intubó es el responsable de confirmar la correcta colocación del tubo.
SEDACIÓN Y SEDANTES
RELAJANTES MUSCULARES



Prevención intoxicación por CO
Se recomienda tener una ventilación permanente en cada ambiente calefaccionado, y recordar que las hornallas y el horno son artefactos que no deben ser utilizados para calefaccionar el hogar.
Si se usan estufas y braseros, no se debe arrojar al fuego ningún tipo de plástico, goma o metales, y siempre se debe apagarlos para dormir. En cuanto a los artefactos a gas, se aconsejan las estufas de tiro balanceado y su control anual por parte de un gasista matriculado.
La llama del quemador de los artefactos a gas debe ser de color azul con los extremos transparentes. Al encenderse no debe quedar una parte apagada o demorar excesivamente en encenderse por completo.
Es importante evitar instalar calefones o termotanques en el baño o en espacios sin ventilación; así como también encender motores a combustión en lugares cerrados (autos, grupos electrógenos, motosierras, etc.); y durante ausencias prolongadas es necesario cerrar las llaves de gas.
Recomendaciones para evitar intoxicaciones por monóxido de carbono M. Salud Neuquén- 2020
Prevención, Pautas de alarma y recomendaciones
Pautas de alarma TEC
Pautas de alarma cefalea (banderas rojas)
Pautas de alarma diarrea/vómitos
Dietas:
-Dieta gastroenteritis
-Dieta hepatoprotectora
-Dieta blanda
Fármacos que producen efecto disulfiram:
–
Coronavirus: información general
Los coronavirus son virus respiratorios, es decir que afectan las vías respiratorias superiores y/o inferiores, causando enfermedades que van desde el resfrío común hasta una Insuficiencia Respiratoria Aguda Grave.
¿Cómo se transmite?
Se transmite a través de las gotitas que producimos al hablar, toser y estornudar. El virus se contagia de persona a persona cuando se tiene contacto cercano con un enfermo (<2 metros), o a través de superficies inanimadas contaminadas, cuando hay contacto de manos contaminadas con dichas superficies con ojos, nariz y boca.
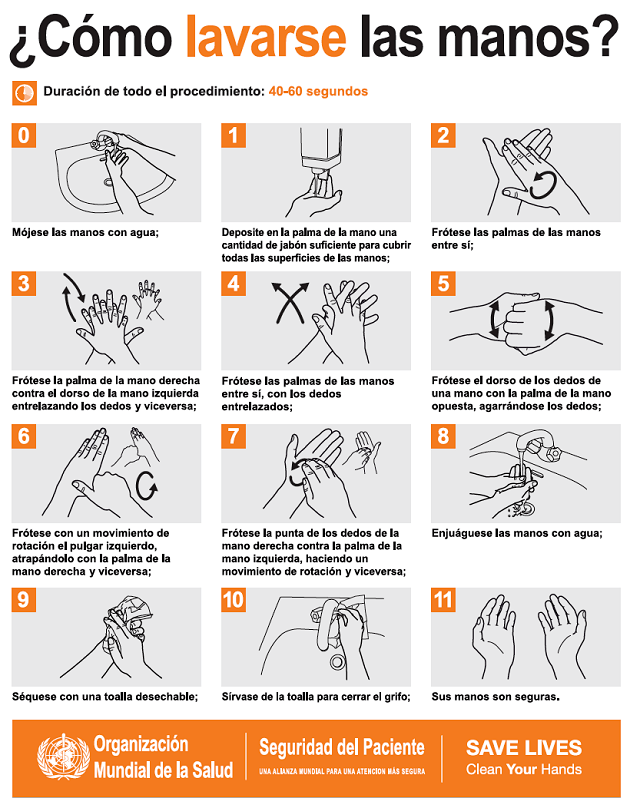
De aquí surgen las recomendaciones de distanciamiento, lavado de manos y evitar tocarse la cara.
¿Cuándo se transmite?
La infección puede comenzar a transmitirse antes de que la persona tenga síntomas, durante la etapa sintomática, y hasta luego de resolverse el cuadro clínico.
De acuerdo con la evidencia existente, la transmisión de la infección ocurriría fundamentalmente en la primera semana de la presentación de los síntomas, desde 1-2 días antes hasta 5-6 días después. En los casos más graves esta transmisión sería más intensa y más duradera. (esto explica la necesidad de Aislamiento por 14 días luego de cursar infección grave por COVID-19)
¿Cuáles son los signos y síntomas?
La infección no siempre produce síntomas y enfermedad. En caso de presentarlos, éstos son variables.
Los más frecuente son fiebre (>38°C) y decaimiento, tos irritativa, dolor de garganta y cefalea. Menos frecuentemente el cuadro puede iniciar con diarrea no disentérica.
El período de incubación (tiempo desde el inicio de la infección hasta la aparición de los síntomas) es en promedio de 5 días, pudiendo oscilar entre 2 y 14 días.
¿Cúal es la población de riesgo?
Tienen mayor riesgo de enfermedad grave las personas >50 años, y aquellas con diabetes, enfermedades pulmonares, cardiovasculares (HTA especialmente, cardiopatía isquémica) y enfermedad renal crónica.
¿Cómo se previene?
Mediante un lavado de manos frecuente y correcto, medidas de higiene respiratoria (cubrirse con el codo al toser o con un pañuelo descartable), evitar tocarse los ojos, la nariz y la boca y mantener el distanciamiento social.
OMS: Brote de enfermedad por coronavirus (COVID-19): orientaciones para el público
Anatomía
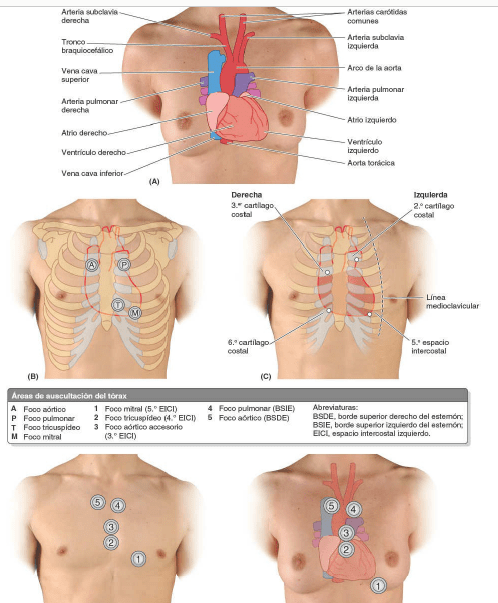
Tórax: áreas de auscultación
Incisiones

Procedimientos
Hemocultivos
Hisopado nasofaríngeo
Extracción de sangre venosa
Gases en sagre
Yesos – Vendajes
Suturas
AMEU
Toracocentesis
Punción Lumbar
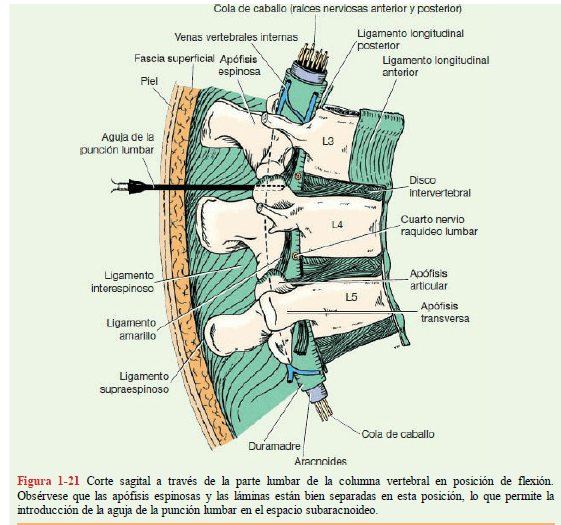
La aguja pasa a través de las siguientes estructuras anatómicas antes de entrar al espacio subaracnoideo:
a) piel
b) fascia superficial
c) ligamento supraespinoso
d) ligamento
interespinoso
e) ligamento amarillo
f) tejido conectivo laxo que contiene el plexo venoso vertebral interno
g) duramadre
h) aracnoides.
La profundidad hasta la que tiene que pasar la aguja varía de 2,5 cm o menos en un niño hasta 10 cm en un adulto obeso.
A medida que se retira la guía, por lo general se escapan unas gotas de sangre, lo
que suele indicar que la punta de la aguja se halla situada en una de las venas del plexo vertebral interno y no ha llegado aún al espacio subaracnoideo. Si la aguja que penetra estimulase una de las raíces nerviosas de la cola de caballo, el paciente experimentará unas molestias fugaces en uno de los dermatomas o se contraerá un músculo, dependiendo de si se hubiese lesionado una raíz sensitiva o motora, respectivamente.
Puede determinarse la presión del líquido cefalorraquídeo conectando un
manómetro a la aguja. Cuando el paciente se halla en posición de decúbito, la presión normal es aproximadamente de 60 a 150 mmH2OO. La presión muestra oscilaciones que corresponden a los movimientos respiratorios y al pulso arterial.